読む介護飯(かいごはん)ラジオ
 ここで学べること
ここで学べること専門家が答える読む介護飯(かいごはん)ラジオ 第5回
食べているのになぜ痩せる?
※本記事はPodcast番組「介護飯ラジオ」第5回のWEBページ版です。
【介護飯ラジオとは】「専門家が答える介護飯(かいごはん)ラジオ」は、「高齢者の痩せ対策委員会」がお届けするPodcast番組です。食支援の専門家をゲストにお招きし、リスナーから寄せられた「食事」や「痩せ」に関するお悩みに回答、明日から使える実践的な解決策やヒントをお伝えします。「Podcastでの配信内容を文字で読みたい」「気になったエピソードを振り返りたい」という方のために、こちらのWEBページ版「読む介護飯ラジオ」をご用意しました。
■パーソナリティ紹介
岡崎佳子(ナースマガジン編集長)
父はレントゲンの設計士、母は看護師という両親のもとで育つも医療・看護の道には進まず。転職を繰り返すも、常に扱うテーマが栄養・食事という不思議な巡り合わせ。両親を在宅で看取るという体験を経てたどり着いたのは、看護情報誌「ナースマガジン」編集の仕事。取り扱う多様なテーマに四苦八苦しながら、気がつけば前期高齢者。滑舌が悪くならぬよう、口形体操が日々の日課。
■ゲスト紹介
朝倉之基(FiveStar訪問看護・栄養管理Station管理者/看護師)
患者宅を訪問しながら必要な医療・介護を提供できる仕組みづくりのために、東京都町田市で訪問看護ステーションを立ち上げ、経営している。栄養管理にも積極的に取り組んでおり、在宅におけるさまざまな悩み事、課題にも対応。患者とその家族だけでなく、一緒に働くスタッフからも絶大な信頼を得ており、セミナー講師としても活躍中。
毎食食べても痩せてしまう? おかゆや刻んだおかずの注意点は?
岡崎
今回のテーマは「食べているのになぜ痩せる?」です。
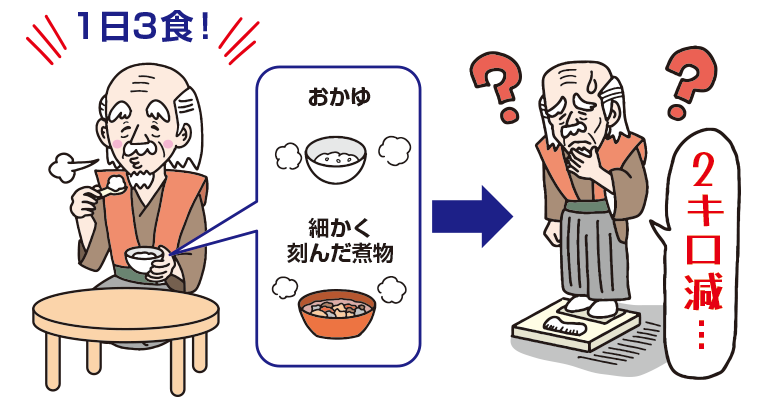
元々痩せ気味だった80歳の父。脳梗塞で入院し、リハビリ目的で転院して半年後に退院。入院中は誤嚥(ごえん)性肺炎を何度か起こしました。ペースト食から嚥下調整食4※までレベルアップしましたが、主食はおかゆ、おかずは煮物を中心に細かく刻み、1日3食、なんとか子ども用ご飯茶碗の半分くらい食べられています。むせの激しいときはそのあと熱を出すことがあります。最近、以前に比べて体重が2kg減りました。毎食食べているのに、どうして痩せてしまうのでしょうか?
※嚥下食の形態を段階で示した嚥下調整食分類2021の中で「かたさ・ばらけやすさ・貼りつきやすさがなく、箸やスプーンで切れるやわらかさのもの」
岡崎
元々痩せ気味の方ということなのですが、「ご飯を食べていても体重が減る」というのはどういうことを表しているのでしょうか?
朝倉
体重減少は、エネルギー(カロリー)の摂取量が足りていない、もしくはエネルギー消費量が多いという2つの条件のうち、どちらかでも当てはまった場合に起こるのですが、この方が実際どうだったのか聞き取りが必要になるかと思います。
「食べている」とは言っても、その人にとってエネルギーが足りているのかどうか、体格や状況に応じた摂取量が重要になってくるということですね。
岡崎
ということは、この方についてもうちょっと詳しく知ろうと思ったら、身長や体重、以前何kgあったとか、そういったところからご相談いただかないと、正確なアドバイスをすることはなかなか難しいということですね。
朝倉
そうです。さらに、この方がどれだけ動いているのかという情報も必要です。食べていても消費エネルギー量が多いと痩せてしまいますから、摂取量と消費量を考えたうえで体重をモニタリングする必要があると思います。
岡崎
私なんかは一生懸命動いても体重が全然減らないんですが、高齢者は動くと体重が減りやすいということですかね?
朝倉
消費するエネルギーというのは、年齢はさほど関係ないのかなと思います。実際にどれだけ動いているかという「活動量」の影響が大きいかと思います。
岡崎
そうなんですね。この方はどうなんでしょうか。想像するに、子ども用のお茶碗で半分くらい食べているって言うから、少しは動いてらっしゃるんですかね。
さらに「熱が出ることもある」ということですが、「誤嚥性肺炎を起こしていた」ということとは何か関係があるのでしょうか?
朝倉
誤嚥性肺炎を起こす原因は、嚥下する、飲み込む機能の低下です。主食は「おかゆ」ということで、おそらく形状をおかゆにしなければいけない理由があるのではないかと思います。一方で、おかゆ自体が"かさ増し"になり、十分食べたように感じている。でも実際はエネルギーが不足しているのかもしれない......そういった可能性も考えなければいけません。
おかゆについては、「咀嚼(そしゃく)しなくても食べやすいから、噛む力を少しずつ失っていく」というイメージを持って食べなければならないと思います。おかゆにするのであれば、別の機会できちんと咀嚼する筋肉を使うようにしないと嚥下機能は全体的に落ちてきてしまいます。
岡崎
なるほど。もし、おかゆが好きで食べるのであれば、別の食材でちゃんと噛んで鍛える。そういった食事への配慮が必要ということになりますか?
朝倉
そうなんです。おかゆだけを食べていると咀嚼する機会がすごく減ってしまうので、ガムをかんだり、するめをかじったり、食べられなくてもいいから咀嚼するということが重要です。
また、栄養を摂ることと、食事を食べ続ける力を養うことは別で考える必要があります。口から安全に食べるためには、おかゆが良いという方もいらっしゃいますが、咀嚼をしないで食べることが当たり前になると、どんどん機能は落ちてきてしまいますので、別な方法で咀嚼の訓練をすることはすごく大事です。
岡崎
そうなんですね。おかゆは水を加えてやわらかくするため、その分栄養価が下がるかと思いますが、やはりそこも気をつけなきゃいけない点なんですかね?
朝倉
そうですね。かさ増しになるので、満腹感は一時的には得られます。水分を吸っているせいで、かさが増しておなかがいっぱいになるけど、実は栄養が摂れていないなんていうこともありますし、見た目もだいぶ変わるんですね。普通の食事と比べると量も多く見えるので食べた感じがするんだと思います。
逆に言うと、体重を減らしたい方にはいいのかもしれないですが、栄養価を考慮すると、あえておかゆを選ぶことはおすすめできないんです。
岡崎
なるほど。それは飲み込みができる、できにくいという問題もあるとは思いますが、体重に目を向けるならば、普通のご飯をしっかり食べたほうが、同じ満腹感を得たときに摂取できるエネルギー量が違うということになりますか?
朝倉
そうですね。食べられないと意味がないので、本人の嗜好に合わせておかゆを選択することもありだと思います。普通のご飯でもきちんと咀嚼をする(噛み砕く)と、口の中でおかゆと同じような形状にはなるんですね。歯が悪いなど特段の事情がない限りは、口の中でおかゆぐらいのやわらかさになるまでよく噛んで食べることが大事かなと思います。
ポイント1
食べているのに痩せる理由は、エネルギーの摂取量や消費量のバランスにあり!
「栄養摂取」と「食べ続ける力の維持」両方の視点を
病院での評価は絶対ではないの?
岡崎
実際、退院時に在宅へ引き継ぐとき、「誤嚥性肺炎を起こしたから食べやすいものを」というような指導の中で、おかゆみたいな食事箋(患者に適した食事内容の指示書)が出ていた経験、それが逆に良くなかった経験などはありますか?
朝倉
病院で評価をするときには、「とろみをつけた状態でこれぐらいなら食べられる」ということを家族も本人も聞いて帰ってきます。そのときには必要な食形態なんですが、自宅でそれを何年も続けていくと食べ続ける能力がどんどん落ちていきますので、少しでも上を目指さないと、嚥下機能が維持できないというのが正直なところです。
さらに、病院での評価というのは背景が複雑で、評価をするタイミングは入院中ですから、患者さんはやはり本調子ではなく、そして口の中に入ってくるものも本人の好んだものではない。評価する環境も検査室であるだとか、本人にとっては悪条件ばかりが揃った状態で検査をすることになります。そうすると、実力が十分に発揮できないということがよくあるわけです。
でも、自宅に帰ってくると環境調整がされるというか、普通に自宅に帰ってきただけで「物を食べなきゃ」という気持ちになることもあります。そういう精神的な部分だけでも改善すると、それに伴って嚥下機能も良くなるというケースは少なくないです。
岡崎
そうなんですね。「嚥下機能が落ちた、飲み込みが難しくなってきたらやわらかい食事だ」みたいな先入観がある方も多いと思いますが、そうじゃないことを学ぶにはどうしたらいいですか?
朝倉
学ぶのは非常に難しくて、こういった部分に焦点を当てて取り組んでいるところがあまり多くないと思います。また、学んだことに根拠があるのかどうかって、結構難しい問題なんですね。特に食事に関しては、実際に効果があったのか評価することが難しく、確固たるエビデンスを持ってこうしなさいというのが証明しにくい分野のひとつでもあるんです。だから学ぶというよりは、こうしたラジオなど、いろいろなところで情報収集をして、それがその人に合っているのかきちんと評価できることが大事だと思います。
岡崎
なるほど。さまざまな食品を試してみるときに、誤嚥性肺炎を起こした経験があると、家族も安全を最優先すると思います。患者さん本人の食べたいものも聞きながら、「どんなものが食べられるのか」を安全に確認するためには、どなたに相談したらいいですか? 入院していた病院に聞くのか、あるいは訪問看護を利用していたらそこを通してなのか......一般家庭においては、どのような相談ルートがあるんでしょうか?
朝倉
地域のリソースとして比較的多いのは訪問歯科さん。食べ物を口に入れて、それが喉元をどのように通るかカメラで見ながら検査をする機器を持っているところも最近増えていますので、相談してみてもよいと思いますね。
訪問看護を利用している場合には、訪問看護師に相談すれば良いのかというと、現状ではそういうわけでもありません。看護師全員が同じような評価ができるかというと、現時点ではそれはちょっと難しいのかなと考えています。
岡崎
そうなんですね。そうすると、訪問歯科診療を行っていて、飲み込みのことも見ることができると標榜しているところに相談してみるのが一番安全なんですかね。
朝倉
そうですね。実際に私も評価の場面に立ち会うことがあるんですが、「やっぱり喉元に残っちゃうね」とか「こういったものだったらいけそうだね」ということを目視しながら評価ができるので、病院で評価するときよりも明らかに本人の力が発揮されているなと感じます。
岡崎
目視できるというのは、本人も家族も一緒に見られるということかと思うのですが、具体的にはどういう方法なんでしょう? 在宅で検査できるなんてことがあるんですか?
朝倉
今は逆に、在宅で検査できないことのほうが少ないんじゃないかというくらい、大きい装置を使った検査以外のことはほとんどできます。X線検査もできるようになっていますし、鼻から内視鏡のカメラを入れて、口から物を食べてもらって、鼻から見える気管と食道の分岐部のところに食べ物がどのように入っていくのか、飲み込んだときにどのように残っているのかということを目視できる検査(嚥下内視鏡検査)もあります。カメラの位置的に、本人からも見えるようにするのはなかなか難しいかと思いますが、ご家族にも見ていただいて「これじゃだめだね」とか、そういったことをその場で一緒に確認できるのはすごくメリットがあると思っています。

岡崎
自宅で、本人がいつも食べているもので検査ができるということは、本人の実力が発揮された環境で喉の状態を見ることができるってことなんですね。
朝倉
いつも食べているもので検査はしないんです。
岡崎
検査食みたいなものがあるんですか?
朝倉
色をつけたゼリー状のものなどで検査をしますので、検査に関しては本人の食欲、食べたい力がそんなに発揮できるわけではありません。しかし、「自宅で家族の食事のにおいをかいだら食べられた」「飲み込みが悪いけど、好きなお肉だったら食べられた」「ちょっと加工に気をつけたら食べられた」なんていうことはよくある話ですね。
ポイント2
本人の実力が発揮できる環境で再評価を!
在宅での食事、検査については専門家に相談しよう
病気があるとエネルギー消費量が増える?
岡崎
痩せるのは、エネルギー消費量のほうが多いからという最初のお話に戻りますが、病気をいくつか抱えていて、なんとか悪化させずに過ごせているけれど、薬を飲みながら自宅で生活している高齢者も多いと思います。そうした方たちが、病気を抱えていない人よりもエネルギーを消費してしまうのはどういうことなんでしょうか?
朝倉
エネルギーの消費に関しては、炎症が一番の原因です。炎症があると、そちらにエネルギーを取られてしまいます。
あとは傷がある場合ですね。傷を修復するためにはエネルギーが必要です。傷ができたのに、今までと同じ量の食事しか摂っていなければ、体重が減ってきてしまうのは十分に考えられます。その場合には、栄養補助食品などをうまく使いながら早く傷を治しつつ、消費に見合ったエネルギー量を摂ることを考える必要があります。
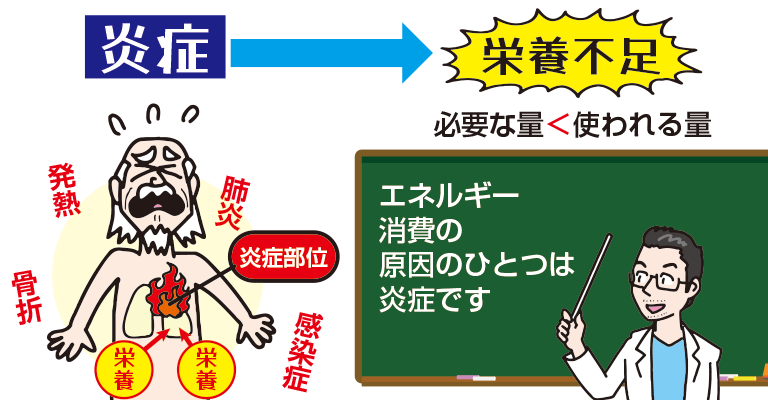
「消費」については、体の動きだけではなくて、内科的な疾患が裏にあるかもしれないということにも着目しなければなりません。慢性疾患だとなかなか体重が増えなくて、私が学生時代に出会った慢性呼吸不全の患者さんの例を交えてお話ししますが、実は慢性呼吸不全の場合、本人が動いていなくても、息をするだけでものすごいエネルギーを消費するので、体重が減り続けてしまいます。その慢性呼吸不全の患者さんは、必要量の2倍以上のエネルギーを摂取してやっと体重の減少が止まりました。
活動と言っても、体の内側の動き、代謝の亢進についても考えなければいけないということがポイントかなと思います。
岡崎
呼吸器に障害が出ると2倍ですか。すごいですね。その分食べなきゃいけないってなるとなかなか大変ですね。
朝倉
そうなんです。食べるとなると本当に大変なので、できるだけ高濃度のものを投与したり、脂質を多めに摂ったりするなどの対策をします。脂質は炭水化物、たんぱく質と比べると2倍ほどエネルギーがあるので、同じ量を摂取するなら脂質のほうが効率が良いのです。
また、脂質は体内で分解されるときに排出される二酸化炭素の量が少なく、糖質などと比べると体の負荷が少ないんですね。呼吸不全の方などは脂質を多めに摂ることを意識するのが重要かなと思います。
岡崎
家庭科の授業を思い出しました。脂質は1gあたり9kcalであると。たんぱく質と炭水化物は4kcalだから倍以上違うってことですね。ということは、同じ量を食べるんだったら脂質をうまく使うのはありなんですね。
朝倉
そうなんです。結構ありがちなのが、サラダにかけるノンオイルドレッシング。あれはエネルギー量が少ないので、やせ型でサラダをよく食べる方は、体重を増やしたかったらノンオイルじゃないドレッシングを使ってエネルギーを摂ることが可能かなと。
岡崎
なるほど。わざわざ何かを作るということよりも、普段の食事に取り入れやすいですよね。
ポイント3
エネルギー消費の原因には、炎症、傷の修復などがある
効率の良いエネルギー補給のため、特に呼吸器疾患の方は脂質の活用がおすすめ!
岡崎
では先生、今回のテーマに関するまとめをお願いいたします。
朝倉
食べているのに痩せてしまう原因で考えなければならないことは大きく分けて2つです。食べる量が足りていない。あるいはエネルギー消費量が多くなっている。この2つのポイントで見ていただけると、そこに答えが隠されているかもしれません。
今回のまとめ
食べても痩せる......そんなときは食べる量、エネルギー消費量をチェック!
本人の飲み込む力が十分に発揮できるような環境づくりも重要!

Spotify、Apple Podcast、Amazon Music、YouTubeで毎月10日、20日、30日に音声番組として配信中。音声で楽しみたい方はぜひお聴きください。
「専門家が答える介護飯ラジオ」はこちら
